Siguiente parada: ¿La cura? Una historia rápida de las investigaciones sobre la diabetes
Desde una bomba de insulina del tamaño de una mochila hasta células madre circulando en algo del tamaño de una curita, las investigaciones sobre la diabetes han recorrido un largo camino. No ha sido sin los esfuerzos incansables de la comunidad científica, inversores entusiastas, visionarios y donantes, por igual, que han generado un cambio.
Con fondos de investigación, las personas que manejan esta retadora enfermedad han recibido herramientas que los ayudan a vivir vidas mejores. Cada avance o hito ha elevado nuestra comprensión de la diabetes Tipo 1, ha logrado un manejo mejorado y nos ha acercado un paso más a una cura real. Es por eso que donar para la investigación de la diabetes es tan importante, es la única forma en que eliminaremos esta enfermedad.
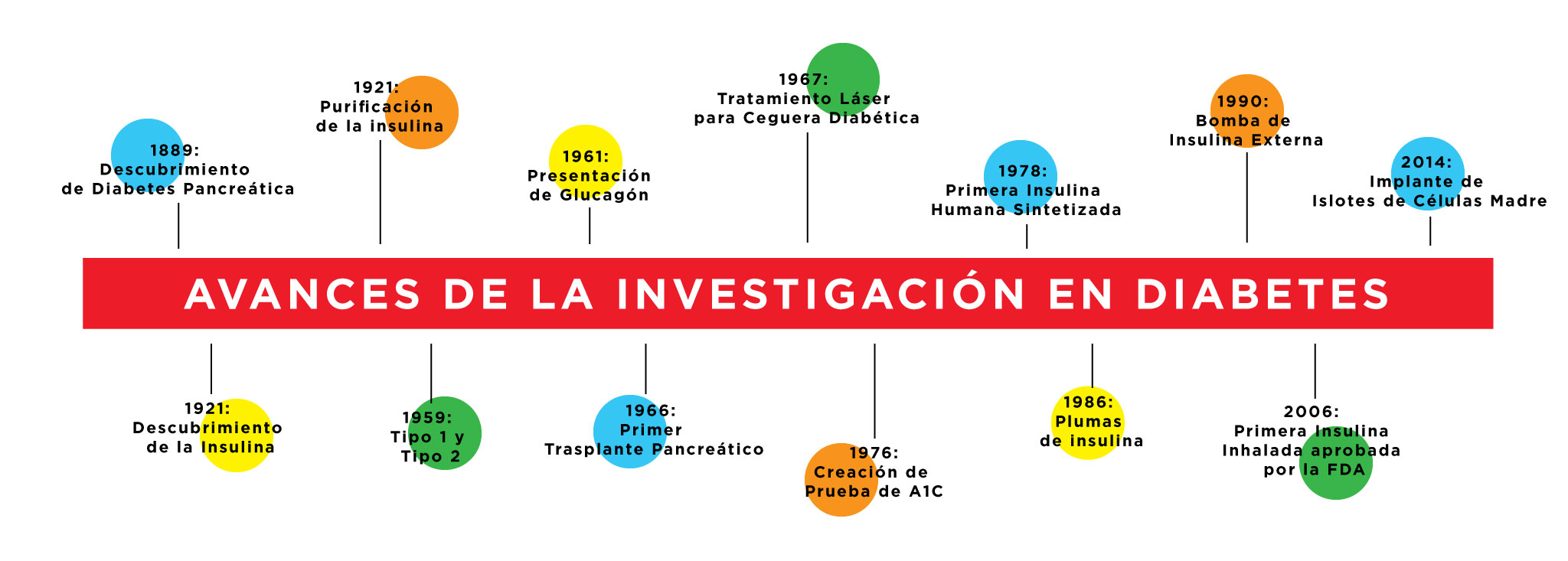
Hitos en las investigaciones de la diabetes
La línea de tiempo de los avances
1889: Descubrimiento de la diabetes pancreática
Oskar Minkowski y Joseph Von Mering se conocieron accidentalmente en una biblioteca en 1889. Al iniciar una conversación, comenzaron a debatir si el páncreas ayudaba a digerir y absorber las grasas. Al realizar una pancreatectomía en un perro esa misma noche, descubrieron que el perro desarrolló glucosuria, una afección asociada con la diabetes que causa la producción de mucha orina. Minkowski descubrió que la orina era un 12 % de azúcar. Luego despancreatizaron a otro perro y descubrieron que eso impedía la hiperglucemia.
1921: Descubrimiento de la insulina
En 1921, Frederick Banting y Charles Best cerraron los conductos pancreáticos de un perro y luego extirparon el páncreas. Lo aplastaron, lo congelaron y lo salaron. Luego le dieron esta sustancia a un perro diabético y descubrieron que el azúcar en la sangre del perro disminuyó significativamente.
1922: Purificación de la insulina
James Collip refinó el método de purificación y extracción de insulina de Banting y Best. La nueva sustancia se probó en el primer ser humano en 1922. Leonard Thompson, de 14 años, se encontraba en estado crítico. Le dieron una inyección de insulina en sus nalgas. Esto tuvo un efecto negativo en él y se puso más enfermo. Collip trabajó para mejorar la calidad de la insulina y Thompson recibió otra inyección poco después. Esta vez, bajó su nivel de azúcar en la sangre y le salvó la vida.
1959: Diabetes Tipo 1 y Tipo 2
Solomon Berson y Rosalyn Yalow midieron cuánta insulina había en la sangre de una persona con diabetes. Esto llevó al descubrimiento de que algunas personas con diabetes aún podían producir insulina, lo que dividió el mundo de la diabetes en dos secciones: Tipo 1 y Tipo 2.
1961: Introducción del glucagón
Eli Lilly and Company logró crear una forma pura de glucagón, una hormona que eleva los niveles de glucosa en la sangre. La introducción del glucagón como un tratamiento inyectable se convirtió en un salvavidas en situaciones de emergencia de hipoglucemia grave.
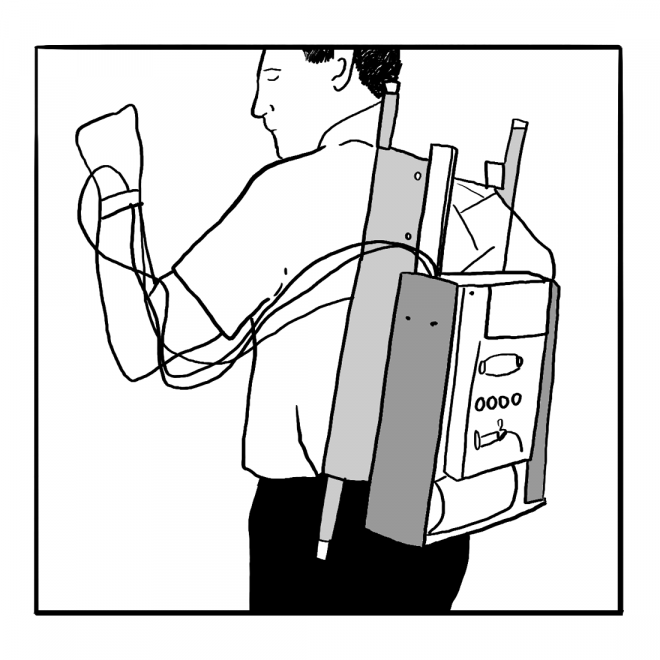
1963: La primera bomba
Diseñada por el Dr. Arnold, la bomba que parece una mochila administra glucagón e insulina.
1966: El primer trasplante de páncreas
El Hospital de la Universidad de Minnesota fue el primero en trasplantar con éxito un páncreas en un ser humano. La tasa de éxito de estos trasplantes ha aumentado desde entonces a medida que han mejorado las técnicas de cirugía y los medicamentos inmunosupresores.
1967: Tratamiento con láser para la ceguera por diabetes
William Beetham y Lloyd Aiello crearon un tratamiento con láser que, durante los siguientes cinco años, cambió radicalmente la atención de la retinopatía diabética.

1976: Desarrollo de la prueba A1c
Los investigadores del Centro de Diabetes Joslin en Boston perfeccionaron la prueba de A1C, que puede proporcionar información sobre el control promedio de glucosa en la sangre de una persona con diabetes en los últimos 2 a 3 meses.
1978: Primera insulina humana sintetizada
Genentech descubrió cómo sintetizar insulina humana a partir de la E. coli. Los científicos tuvieron que sintetizar genes y luego colocarlos en la bacteria E. coli. Esto obligó a la E. coli a producir cadenas de insulina. Luego se combinaron dos cadenas y se preparó una molécula de insulina humana. Convirtieron cada bacteria individual en una planta de fabricación de insulina humana.
1986: Pluma de insulina
Las plumas de insulina se introdujeron para reemplazar las jeringas desechables. Ahora las personas con diabetes pueden variar su dosis. La pluma también les daba más privacidad ya que era menos obvio el uso de estas plumas.
1990: Bomba externa de insulina
Estas bombas controlan continuamente los niveles de azúcar y le permiten al usuario más libertad y control sobre sus niveles de azúcar.
1999: Primer medidor continuo de glucosa (MCG)
MiniMed recibió la aprobación de la FDA para el primer dispositivo MCG en los Estados Unidos. La compañía luego fue comprada por Medtronic. Inicialmente se llamó “dispositivo MCG retrospectivo” y estaba destinado a tener en cuenta un seguimiento de 72 horas de azúcar en la sangre.2006: La primera insulina inhalada es aprobada por la FDA
 2006: Primera insulina inhalada es aprobada por la FDA
2006: Primera insulina inhalada es aprobada por la FDA
Exubera fue la primera insulina inhalada. Se lanzó al mercado en 2006 pero se retiró en 2007 debido a las bajas ventas. Desde entonces, mediante las investigaciones se ha creado la Affreza, una versión mejorada que llegó al mercado en 2014.
2014: Implante de islotes de células madre
Viacyte creó una terapia llamada VC-01, que implanta una colección de células madre jóvenes en un contenedor de protección inmunológica debajo de la piel. Las células madre jóvenes se convierten en células productoras de insulina que liberan insulina cuando el cuerpo la necesita.
2016: Sistema híbrido de circuito cerrado
Medtronic recibe la aprobación de la FDA para el primer sistema de circuito cerrado promocionado que conecta el MCG y la bomba de insulina. Este sistema aprende cuáles son las necesidades de insulina de una persona y actúa para minimizar los niveles de glucosa altos y bajos. Proporciona insulina variable las 24 horas del día.



 2006: Primera insulina inhalada es aprobada por la FDA
2006: Primera insulina inhalada es aprobada por la FDA