Complicaciones dentales
Cuando pensamos en la diabetes, por lo general no pensamos en la salud de nuestra boca, encías y dientes conocida como salud bucal. La boca es la puerta de entrada al cuerpo y puede afectar todo, incluyendo el corazón. Los mismos problemas que pueden causar los niveles elevados de glucosa en sangre en otras partes del cuerpo (por ejemplo, los ojos, los nervios, etc.) pueden afectar nuestra boca.
El nivel elevado de glucosa en sangre retrasa la cicatrización y disminuye la capacidad del cuerpo para combatir infecciones, incluso en la boca. Tener una buena higiene bucal (cepillarse los dientes y usar hilo dental todos los días), así como mantener la glucosa en sangre en rangos objetivo tanto como sea posible, puede prevenir problemas en la boca. Mantener buenos hábitos de higiene bucal ayuda a disminuir los gérmenes dañinos y reduce la posibilidad de infecciones, caries, enfermedades de las encías y pérdida de masa ósea alrededor de los dientes, (lo que a su vez puede aumentar los niveles de glucosa en la sangre). Tener un buen manejo de la glucosa puede ayudarle al cuerpo a combatir las infecciones bacterianas y fúngicas en la boca y ayuda a aliviar la sequedad bucal causada por la diabetes.
La Dra. Diana Sandu, directora de Ellis Dental Care y el Programa de Residencia Dental de Ellis Medicine explica: “La condición de nuestra boca no solo afecta los niveles de glucosa, sino que puede desencadenar otras enfermedades sistémicas en nuestro cuerpo como afecciones del corazón, los pulmones y ciertos tipos de cáncer, así como abortos espontáneos. Por lo tanto, cepillarse y usar hilo dental dos veces al día, así como el seguimiento de tus exámenes dentales y limpiezas profesionales programados no solo asegura una hermosa sonrisa y una vida sin dolor dental, sino también una buena salud en general”.
Hechos
- 1 de cada 5 casos de pérdida total de dientes está relacionado con la diabetes.1
- 90 % de las personas con diabetes tienen problemas orales (problemas en la boca) debido a la diabetes.2
- Las infecciones orales y otros problemas en la boca son más comunes en personas con una HbA1c más alta y mayor duración de la diabetes.[3]
Sequedad bucal
La sequedad bucal es más común en personas con diabetes; casi la mitad de las personas con diabetes la experimentan, lo que puede afectar su calidad de vida, incluyendo el habla, los hábitos alimentarios y aumentar el riesgo de desarrollar caries, enfermedad periodontal (enfermedad de las encías) y pérdida de dientes.[4] Es importante hablar con tu higienista dental o dentista sobre esto para recibir el tratamiento adecuado y prevenir más problemas en la boca. Los síntomas incluyen:
- sequedad en la boca o garganta
- mal aliento
- saliva que parece espesa o espumosa
- dificultad para masticar, hablar o tragar
- voz ronca o áspera
- sequedad o una sensación similar a la lija en la lengua
- cambio en el gusto
- problemas para usar dentaduras postizas
Mantener la glucosa en la sangre tan cerca del rango objetivo como sea posible es clave. Ciertos medicamentos también pueden causar sequedad en la boca, por lo que debes preguntar si existen efectos secundarios que puedan estar causándolo. Además:[4,5]
- Toma agua con regularidad.
- Deja de fumar.
- Evita el uso de enjuagues bucales con alcohol.
- Mastica chicle sin azúcar.
- Limita la ingesta de cafeína.
- Evita los antihistamínicos y descongestionantes si es posible.
- Usa un humidificador por la noche.
- Usa un enjuague bucal o pastilla para chupar de venta libre o con receta médica que ayudan a humectar la boca.
- Si la sequedad bucal es grave, existen medicamentos recetados que ayudan al cuerpo a producir más saliva.
Caries dental
Existe una prevalencia considerablemente mayor de caries en personas con diabetes que en personas sin diabetes. La caries dental (también conocida como deterioro o cavidad dental) es la ruptura del esmalte dental (la capa externa dura del diente) debido a una combinación de factores que incluyen la eliminación inadecuada de la película pegajosa de bacterias (placa) mediante el cepillado diario y el uso de hilo dental, así como comer y tomar alimentos azucarados. Además, los niveles de glucosa que están altos constantemente pueden cambiar el PH en la saliva aumentando las bacterias y causando sequedad en la boca. Cuando las bacterias permanecen en los dientes, los ácidos de la placa comienzan a erosionar (romper) el esmalte dental.[6,7,8]
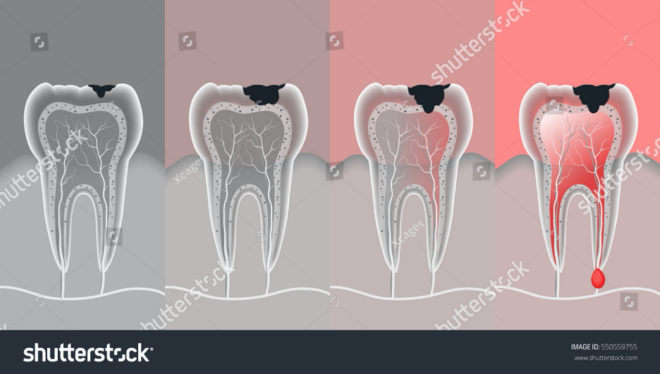
Para prevenir la caries dental, cepíllate y usa hilo dental dos veces al día con pasta de dientes con flúor. Además, para prevenir la caries, cuando trates un nivel bajo (reacción hipoglucémica) es importante enjuagarte con agua después de tomar jugo o comer tratamientos con azúcar.[6,7,8]
Los síntomas de caries incluyen dolor de muelas, sensibilidad en los dientes al comer o tomar alimentos fríos y calientes, así como dulces, dolor al masticar o morder, agujeros o surcos en el diente y manchas negras, marrones o blancas.[6,7,8]
El tratamiento temprano de la caries dental es importante para que no se convierta en problemas más graves, como infecciones dentales o daños en el nervio del diente, por lo que es fundamental hacerse chequeos dentales con regularidad. El tratamiento para la caries dental es rellenar el diente que tiene la caries, colocar coronas si hay caries más avanzadas, conductos radiculares y extracción de dientes para las caries más severas. [6,7,8]
Enfermedad de las encías
La enfermedad de las encías (también conocida como enfermedad periodontal) es una serie de infecciones que afectan los tejidos blandos (p. ej., las encías) que rodean los dientes. Esto es causado por una acumulación de bacterias (conocida como placa) debido a la falta de cepillado diario y uso de hilo dental para eliminar la placa. Esto puede provocar la pérdida ósea alrededor de los dientes y, si no se trata, provoca la pérdida de dientes.
Existe una relación bidireccional (lo que significa que la relación es en ambos sentidos) entre la enfermedad periodontal y la diabetes. La higiene y el tratamiento bucales diarios con regularidad pueden ayudar a mejorar la glucosa en la sangre y un mejor manejo de la glucosa puede ayudar con las infecciones de las encías (enfermedad periodontal).[9,10]
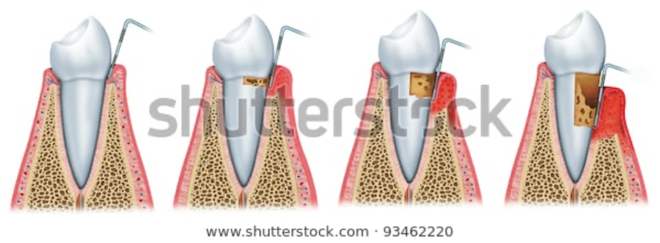
Gingivitis
En las primeras etapas, las encías se inflaman, se enrojecen, sangran cuando te cepillas y usas hilo dental, y podrías tener mal aliento. A esto se le llama gingivitis. Es importante que se detecte temprano (en controles programados regularmente cada 3 a 6 meses) para que el tratamiento pueda comenzar y evitar una mayor destrucción de los tejidos y el hueso alrededor de los dientes.
El tratamiento temprano generalmente revierte los síntomas de la gingivitis y previene la progresión a una enfermedad de las encías más grave y la pérdida de dientes. Además del tratamiento que brindan los profesionales, el equipo dental recomienda una rutina diaria de cuidado en casa que incluya cepillado, uso de hilo dental, irrigación bucal, enjuagues bucales antimicrobianos sin alcohol, etc.[9,10]
El tratamiento por parte del equipo dental incluye limpieza dental. El equipo dental realiza una limpieza profunda de los dientes y las encías para eliminar completamente la placa, el sarro (la acumulación dura de placa) y las bacterias. El equipo dental podría programar una rutina habitual de citas de seguimiento si es necesario.[9,10]
Es importante tener en cuenta que la gingivitis es reversible, por lo que el tratamiento temprano es clave. Si empeora y progresa a periodontitis, ya ha habido daño en el hueso y es más difícil de mantener.[9,10]
Periodontitis
Cuando la gingivitis progresa, se llama periodontitis. Esto es cuando las encías se separan de los dientes. Si el tratamiento no se inicia temprano, se podría perder hueso, y luego los dientes podrían aflojarse o caerse. Es importante tener en cuenta que los síntomas de la periodontitis son similares a los de la gingivitis en las primeras etapas, pero a medida que la enfermedad avanza y la infección se vuelve más profunda, los dientes pueden aflojarse. Por lo general, no es doloroso, por lo que, con frecuencia, las personas no saben que la tienen, es por esto que los chequeos regulares son importantes.[9,10]
El objetivo del tratamiento de la periodontitis es limpiar a fondo los huecos (el espacio entre el diente, el tejido circundante y el hueso) que se han formado alrededor de los dientes y evitar una mayor pérdida de hueso. Además del tratamiento que brindan los profesionales, el equipo dental recomienda una rutina diaria de cuidado en casa que incluya cepillado, uso de hilo dental, irrigación dental, enjuagues antimicrobianos, etc. Si la enfermedad periodontal es leve, el tratamiento por parte del equipo dental incluye un programa de limpieza dental. Durante la limpieza, el equipo dental realiza una limpieza profunda de los dientes y encías para eliminar la placa, el sarro y las bacterias. Si es necesario, el dentista también podría recetar antibióticos tópicos (enjuagues bucales o geles) u orales, que pueden ayudar a manejar la infección bacteriana.[9,10]
Si la periodontitis es más avanzada, es posible que se necesiten cirugías orales. Esto puede incluir cirugía de colgajo, cirugía con láser, injertos de tejido blando, injertos de hueso y varios otros tratamientos posibles. El tratamiento temprano y constante es clave tanto para la salud bucal como para el manejo de la glucosa en la sangre.[9,10]
Infecciones orales y otras complicaciones frecuentes
Las personas con niveles altos de glucosa en la sangre tienden a tener una cicatrización lenta de las heridas y una cicatrización tardía después de las cirugías, lo que también es el caso en las intervenciones dentales orales. Por lo tanto, si una persona con diabetes recibe una intervención dental o tiene una úlcera oral, el manejo estricto de la glucosa es fundamental para reducir las infecciones y mejorar la curación de las intervenciones y las infecciones.
Candidiasis oral
Aproximadamente 25 % de las personas con diabetes tienen candidiasis oral, también llamada infección fúngica oral, que se sabe que es una de las primeras señales de un nivel alto de glucosa en la sangre.[5] Una combinación de glucosa alta y sequedad bucal podrían ser factores contribuyentes.[2,11] Los síntomas pueden incluir la una materia blanca que cubre la lengua o manchas blancas en las otras áreas de la lengua y la garganta. Puede haber dolor, sequedad bucal, pérdida del gusto y dificultad para tragar. Un médico o un dentista pueden recetar medicamentos llamados antifúngicos para tratar esta infección.
Boca ardiente
El síndrome de boca o lengua ardiente es una sensación de ardor en la boca y, con frecuencia, está relacionada con la sequedad y candidiasis bucal (infección oral por hongos). Parece haber algunas razones neuropáticas que lo causan, por lo que las personas con neuropatía diabética parecen ser más susceptibles a las sensaciones de ardor en la boca. Es importante hablarlo con tu dentista cuando comiencen los síntomas.[12,13,14]
Mal aliento
La halitosis, conocida como mal aliento, es considerablemente más común en las personas con diabetes que en las que no la padecen. Hay muchas causas que incluyen fumar, mala higiene bucal (cepillarse los dientes y usar hilo dental), sequedad bucal, medicamentos e infecciones bucales. Los tratamientos incluyen mejorar las rutinas de higiene bucal en casa y tratar cualquier problema en la boca (enfermedad periodontal, candidiasis, sequedad bucal, etc.). Habla con un dentista si tienes mal aliento, ya que generalmente es el resultado de otro problema en la boca.[2,11]
Prevención de complicaciones orales de la diabetes
Hay varias cosas que se pueden hacer para prevenir estas complicaciones orales, entre ellas:
- Mantener el nivel de glucosa en la sangre lo más cerca posible del rango objetivo.
- Dejar de fumar.
- Cepillarte los dientes durante 2 minutos dos veces al día con pasta dental fluorada y usar hilo dental diariamente.
- Si usas cualquier tipo de dentadura postiza, límpiala todos los días.
- Acude a tus limpiezas dentales regularmente cada 3 a 6 meses o más si el dentista lo recomienda.
Aspectos psicosociales de los problemas de la salud bucal
“La boca y los dientes están en primer plano, por lo que, si una persona tiene un problema con sus dientes, afecta todos los aspectos de su vida, desde comer, tener mal aliento, sentir vergüenza de hablar o sonreír, e incluso la autoestima de la persona se ve afectada. ¡Una buena salud bucal puede hasta mejorar tu salud mental!” dice Elizabeth McAuliffe, Higienista Dental Registrada.
Los problemas de la boca pueden afectar la calidad de vida de una persona. Desde dolor, mal aliento, sequedad bucal y problemas visibles con los dientes o las encías, la salud bucal de una persona puede afectar su comportamiento. La diabetes aumenta el riesgo de pérdida de dientes, lo que provoca una mala alimentación y una disminución de la autoestima.16 Mantener una buena higiene bucal puede prevenir muchas de estas complicaciones bucales y otros problemas asociados. Sin embargo, si tienes dificultades para lidiar con las complicaciones de tu boca, habla con tu médico o dentista.
[1] https://www.mouthhealthy.org/~/media/MouthHealthy/Files/A-Z/Diabetes_InfoGraphic_Large.pdf?la=en
[2] Nazir MA, AlGhamdi L, AlKadi M, AlBeajan N, AlRashoudi L, AlHussan M. The burden of Diabetes, Its Oral Complications and Their Prevention and Management. Open Access Maced J Med Sci. 2018 Aug 15;6(8):1545-1553. doi: 10.3889/oamjms.2018.294. PMID: 30159091; PMCID: PMC6108795.
[3] Llambs F, Arias-Herrera S, Caffesse R. Relationship between diabetes and periodontal infection. World journal of diabetes. 2015;6(7):927. https://doi.org/10.4239/wjd.v6.i7.927
[4] Lessa LS, Pires PD, Ceretta RA, Becker IR, Ceretta LB, Tuon L, Sim?es PW, S?nego FG. Meta-analysis of prevalence of xerostomia in diabetes mellitus. International Archives of Medicine. 2015.
[5] Bajaj S, Prasad S, Gupta A, Singh VB. Oral manifestations in type-2 diabetes and related complications. Indian J Endocrinol Metab. 2012;16:777. doi.org/10.4103/2230-8210.100673 PMid:23087863 PMCid:PMC3475903.
[6] Singh I, Singh P, Singh A, Singh T, Kour R. Diabetes an inducing factor for dental caries: A case control analysis in Jammu. J Int Soc Prev Community Dent. 2016 Mar-Apr; 6(2):125-9.
[7] Seethalakshmi C, Reddy RC, Asifa N, Prabhu S. Correlation of Salivary pH, Incidence of Dental Caries and Periodontal Status in Diabetes Mellitus Patients: A Cross-sectional Study. J Clin Diagn Res. 2016 Mar; 10(3):ZC12-4.
[8] Yonekura S, Usui M, Murano S. Association between numbers of decayed teeth and HbA1c in Japanese patients with type 2 diabetes mellitus. Ups J Med Sci. 2017 Jun; 122(2):108-113.
[9] Preshaw PM, Bissett SM. Periodontitis and diabetes. Br Dent J. 2019;227(7):577-584.
[10] Kudiyirickal MG, Pappachan JM. Diabetes mellitus and oral health. Endocrine. 2015;49(1):27–34. https://doi.org/10.1007/s12020-014-0496-3 PMid:254-5.
[11] Indurkar MS, Maurya AS, Indurkar S. Oral Manifestations of Diabetes. Clinical Diabetes : a Publication of the American Diabetes Association. 2016 Jan;34(1):54-57. DOI: 10.2337/diaclin.34.1.54.
[12] Gurvits GE, Tan A. Burning mouth syndrome. World J Gastroenterol:WJG. 2013;19:665. https://doi.org/10.3748/wjg.v19.i5.665 PMid:23429751 PMCid:PMC3574592.
[13] Grushka M, Su N. Burning mouth syndrome. Orofacial Disorders:Springer. 2017:223–32. https://doi.org/10.1007/978-3-319-51508-3_20.
[14] Gandara BK, Morton TH. Non-periodontal oral manifestations of diabetes:a framework for medical care providers. Diabetes Spectrum. 2011;24(4):199–205. https://doi.org/10.2337/diaspect.24.4.199.
[15] Ranjan R, Rajan S. Oral health manifestations in diabetic patients–a review. International Journal of Community Health and Medical Research. 2016;2:58–62.
[16] Borgnakke, WS. IDF Diabetes Atlas: Diabetes and oral health- A two-way relationship of clinical importance. Diabetes Research and Clinical Practice. 201; (157) 107839. doi.org/10.1016/j.diabres.2019.107839
El contenido educativo relacionado con complicaciones es hecho posible con apoyo de Allergan. El control editorial depende exclusivamente de Beyond Type 1.




